中国医药教育协会胃肠超声学组分享
失灵的“指南针”
作者:窦晓霞 李艳
单 位:中核五〇四医院超声科

病例1
病史概要:
患者女性,14岁 ,突发上腹剧烈疼痛6小时余,胀痛为主,以脐周及左下腹疼痛为著,且疼痛进行性加重,难以耐受,感恶心,干呕数次、未吐,伴肛门停止排气、排便,无发热、畏寒,无胸闷、气短,无反酸、烧心,无腹泻、黄疸,无尿频、尿急、尿痛,在家自服“氟哌酸”等药物后,上达症状未缓解,自行口服止痛药 (具体不详)后,腹痛稍减轻,但腹痛、腹胀仍重,故被家属送至我院就诊。
体格检查:
体温:38.2°C,脉搏:101 次/分,呼吸:20次/分,血压:115/79 mmHg。
急性痛苦病容,强迫蜷缩体位,全身皮肤及巩膜无明显黄染,腹略膨隆,无胃肠型及蠕动波,无腹壁静脉曲张,腹肌紧张,全腹未及明显包块,全腹压痛阳性,主要以脐周及上腹部压痛明显,反跳痛明显,肝脾肋下未及,肝区叩击痛阳性,移动性浊音阴性,肠鸣音弱,1-2次/分。
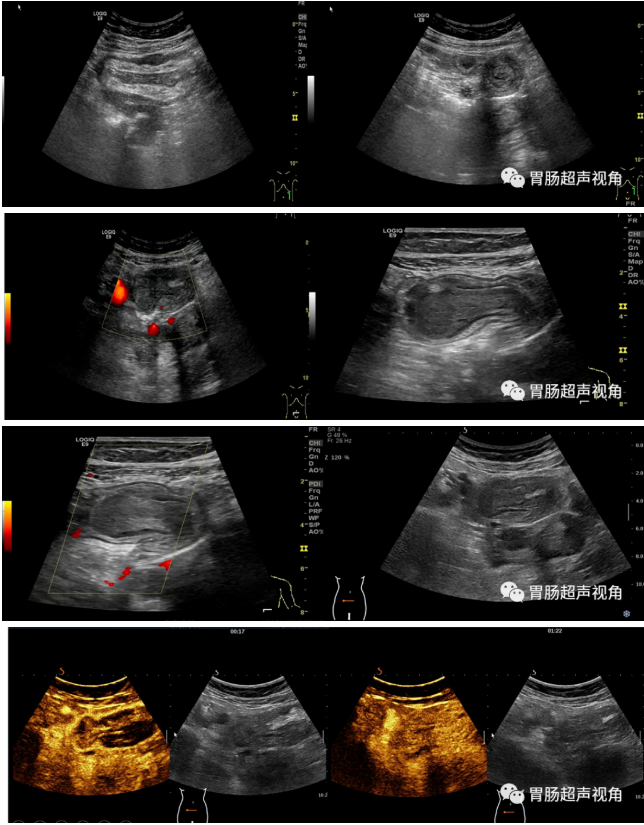
腹部超声检查:
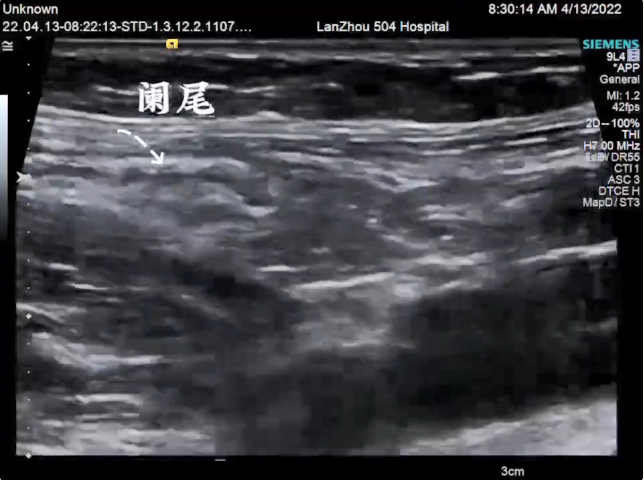
阑尾尖部增粗,粘膜肿胀,呈炎性改变
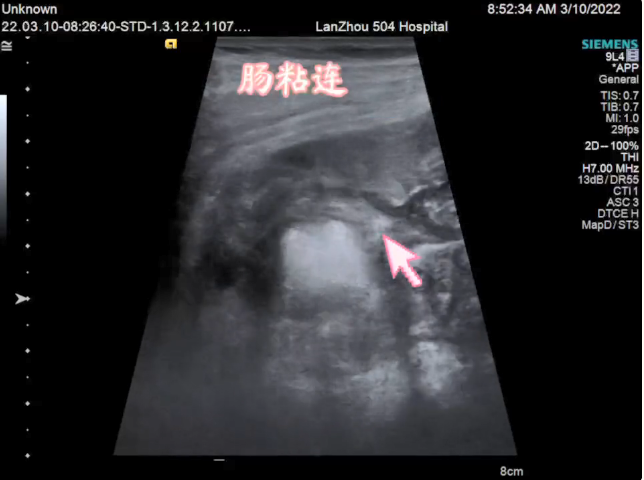
肠粘连,肠袢间积液
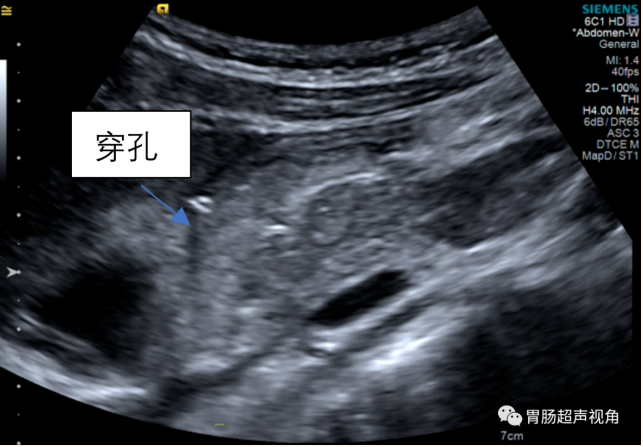
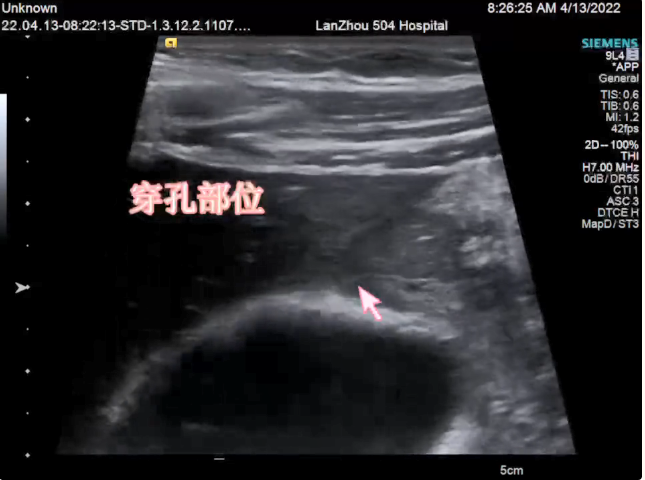
1.急性腹膜炎,十二指肠球部穿孔;
2.肠粘连;
3.盆腔积液;
4.阑尾尖部炎性改变(继发性);
5.右侧卵巢周围脂肪包裹,考虑炎性改变;

X线提示:考虑肠淤积
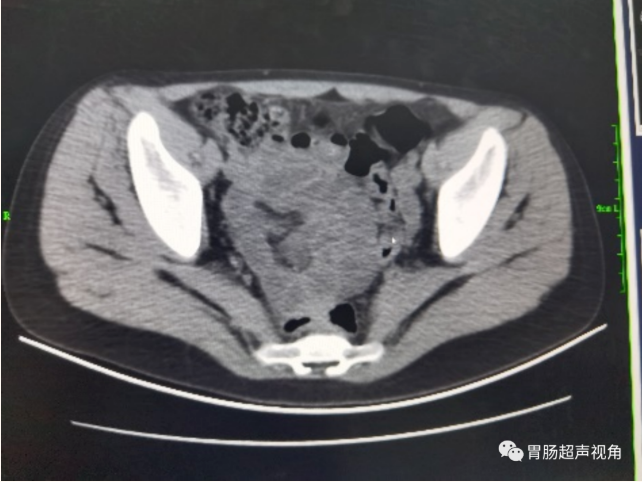
CT提示:
1.腹腔及盆腔肠管广泛粘连;
2.胃储留并肠淤积;
3.盆腔软组织包块?建议进一步检查;
4.盆腔积液。
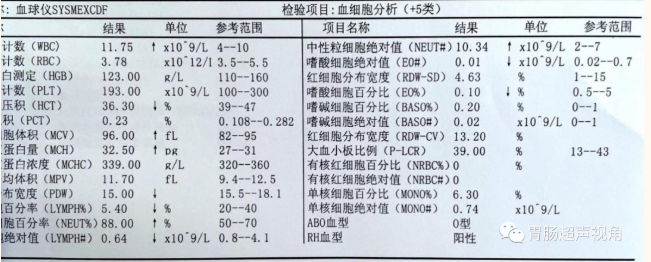
实验室检查:
术中探查见腹盆腔大量脓性液体,网膜上移覆盖上腹部,腹膜充血、水肿,呈弥漫性腹膜炎,探查见胆囊水肿,肝脏、横结肠未见明显异常,下腹部肠管扩张明显。沿胃体向下探查见十二指肠球部有一直径约 1.0cm 圆形溃疡穿孔,周围组织充血水肿,局部发硬,并有脓苔附着,脓性液体、胃液及胆汁自穿孔处外溢,扪之局部有明显质硬结节。肝下间隙有少量脓苔。
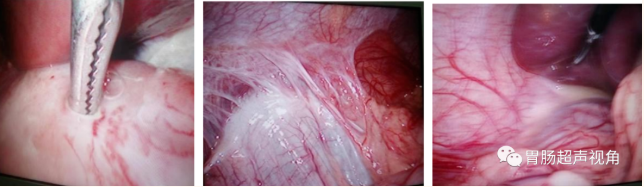
病例2
病史概要:
患者男性,82岁 ,上腹部胀痛不适1周,加重伴转移性右下腹痛1小时。
体格检查:
体温:37.7℃,脉搏:114次/分,呼吸:20次/分,血压:102/51mmHg。
急性痛苦面容,全身皮肤及巩膜未见明显黄染,无胃肠型及蠕动波,无腹壁静脉曲张,右上腹及剑突下压痛剧烈,脐周压痛阳性,反跳痛明显,右下腹压痛明显,反跳痛存在,腹肌紧张,全腹未触及明显包块,肝脾肋下未及,Murphy 氏征(+),移动性浊音弱阳性,肠鸣音减弱2-3次/分,结肠充气试验阳性。
实验室检查:
血常规:白细胞计数 13.52×10*9/L,中性粒细胞百分率 68.8%,中性粒细胞绝对值 9.30×10*9/L;
生化示:总胆红素 37.9umo1/L,直接胆红素 21.2 umo1/L。
常规腹部超声检查:
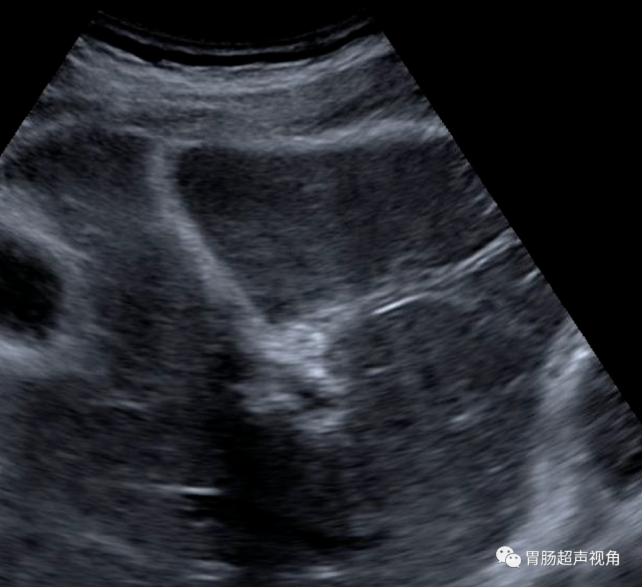
腹腔内未见游离气体回声

胆囊呈炎性改变 ➡️原发性?继发性?
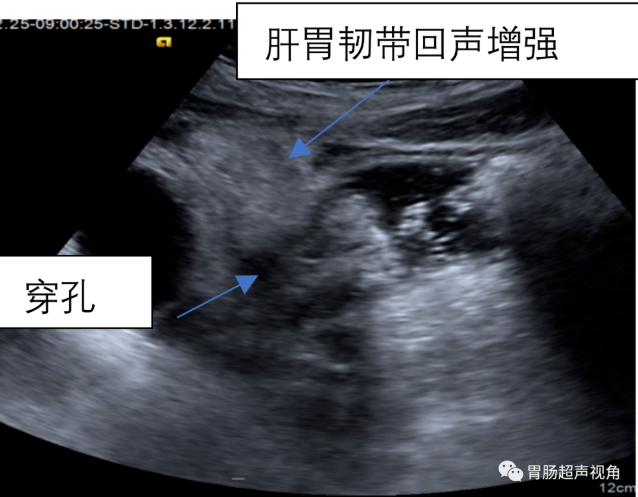
左侧卧胃腔内大量潴留物,胃窦小弯侧胃壁增厚,可见短线状强回声贯穿胃壁与腹腔沟通,胃窦与胆囊间脂肪充填
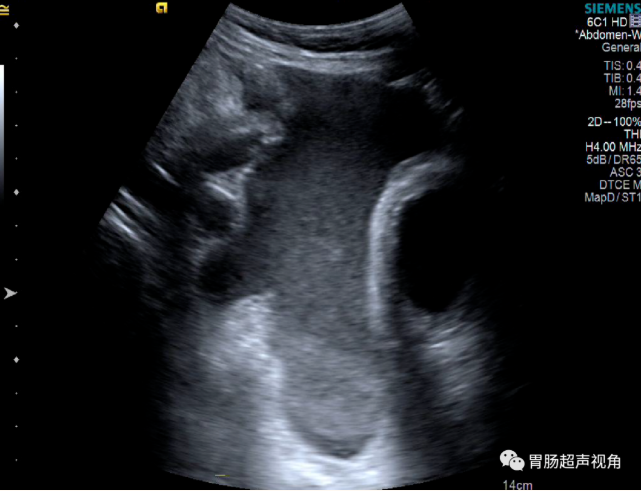
腹腔积液
超声提示:
1.急性腹膜炎,上消化道穿孔(胃窦小弯侧),建议进一步检查;
2.腹腔积液中-大量;
3.腹腔多发淋巴结增大,考虑炎性改变;
4.胆囊炎性改变(继发性),胆囊积液, 胆囊多发胆固醇结晶体,胆囊息肉;
5.小肠肠管淤积扩张,粘膜肿胀,考虑炎性改变;
腹部平片:
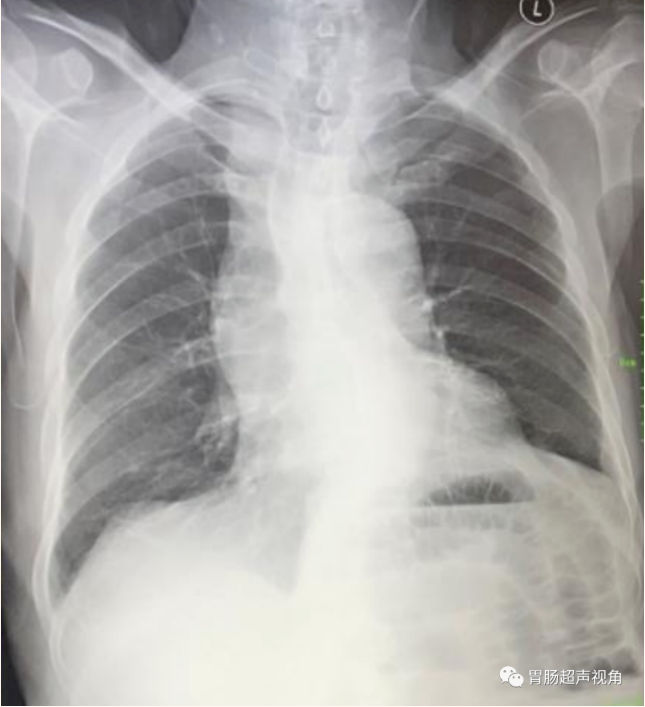
X线提示:肠淤积
CT检查
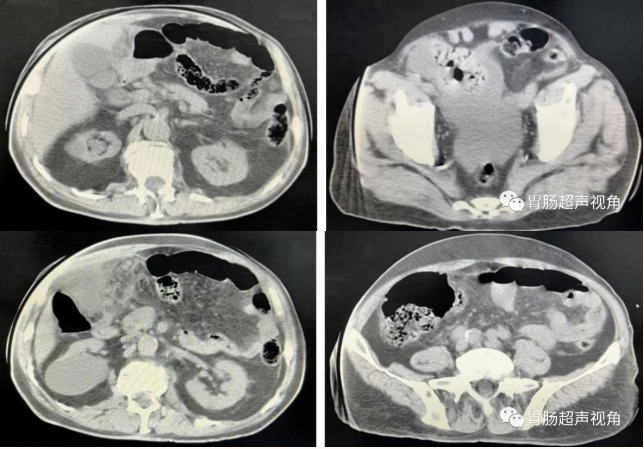
CT提示:
1.考虑急性胆囊炎,右侧腹膜炎;
2.盆腔积液;
患者行急诊剖腹探查术,证实胃窦小弯侧穿孔
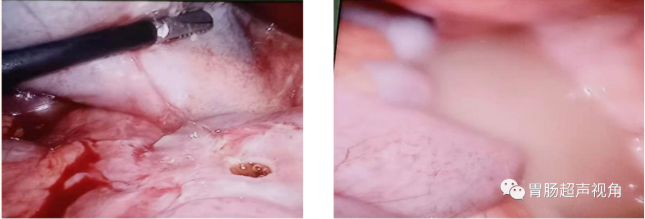
(1)间接征象
1) 腹腔游离气体(特征性表现):
胃肠腔内气体由穿孔部位进入腹腔后多位于腹腔高位,多见于胃前方、右肝缘、胆囊床附近、肝脾被膜前方、剑突下隐窝等,胃后壁的穿孔气体出现在小网膜囊,小肠穿孔其腹腔内的游离气体位置不定。
超声表现:沿腹壁软组织下呈“横纹状”多重带状强回声,或呈条束状强回声,上缘紧贴壁层腹膜,形态不固定,后方伴彗尾征,但始终在腹腔最高处,可随体位移动而移动,不随呼吸改变而改变,不随肠蠕动而变化。通过变换患者体位,利用低、高频探头,可以提高腹腔游离气体的检出率。
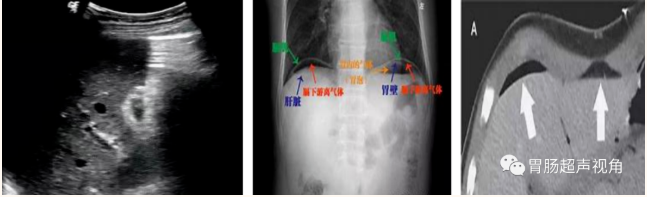
有些消化道穿孔是无腹腔游离气体,常见的原因如下:
a) 穿孔小,气体自胃肠道溢出少,穿孔后即被大小网膜或邻近脏器、食物残渣粘连堵塞。腹腔内50ml 以上的气体 X 线方能发现,如果气体小于30ml往往很快被吸收或弥散 ;
b) 就诊时间晚,病程较长,原溢出气体已被吸收
c) 发病时间太短,腹腔内游离气体过少;
d) 胃及十二指肠球部后壁穿孔,胃肠道内气液体进入小网膜腔内,X 线膈下看不到游离气体;
e) 站立位检查时站立时间过短,腹腔内游离气体不能充分上行聚于膈下不易显示;
f) 因病情危重或生理原因不能站立而取仰卧位,放射科医师对气腹的其他 X 线征象不熟知而忽略
g) 患者腹腔内原有炎症使在上消化道穿孔前肝与隔肌有粘连,气体不能进入膈下。
2) 腹腔积液(次要征象)
上消化道的高度碱性或酸性液体由于压力差原因漏入腹腔,从而分泌出大量的炎性渗出物,对小网膜和腹膜造成刺激而形成积液。
超声表现:腹膜腔各间隙可见液性暗区,透声差,内可见粗细不等弱光点、光带或絮状物回声。对于腹腔游离气体探查不明显的病例,腹腔积液可以作为重要的诊断依据。
3) 腹腔包块:
消化道穿孔常由胃、十二指肠溃疡演变而来,当溃疡发展至穿孔时,往往伴随着胃肠壁的水肿、增厚,与周围网膜组织粘连,大网膜迁移,当穿孔时间较长或溢出量多及炎症反应严重时,大网膜和腹膜对穿孔处及流出内容物包绕,进而形成边界不清、形态不规则的腹腔内异常包块。
超声表现:腹腔内混合回声包块,无明确边界,呈弥漫性雾状中等稍强回声或低回声,分布均匀,可集聚于穿孔脏器周围呈“包裹征”,集聚于腹腔脏器间隙呈“填塞征” 。包块出现的地方对穿孔部位的判断有一定的价值。
4)其他:
①胃肠蠕动减弱或消失;
②胃内大量潴留物;
③胆囊壁增厚毛糙;
④胰腺周围脂肪增厚。
(2)直接征象:穿孔部位壁增厚、 回声减低, 局部壁连续性中断,可见线样强回声或液性无回声自胃肠腔贯穿肠壁,与腹腔沟通。
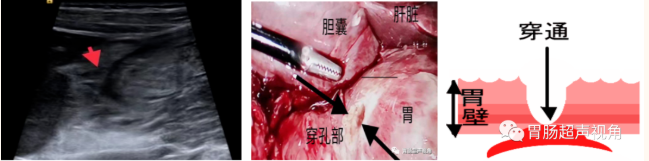
寻找穿孔的部位是超声检查的重点,我们的经验是让患者右侧卧位,利于发现胃体及胃窦部穿孔,包块出现的部位也是穿孔可能的地方,应重点观察。
(1)急性胆囊炎:急性上消化道穿孔时,因胆囊与胃及十二指肠毗邻,常会造成胆囊壁毛糙增厚,胆囊积液等继发性炎性改变 ,尤其是无腹腔游离气体者容易误诊,但是它会显示肝胃韧带、胃周脂肪回声增厚增强呈脂肪填塞征或脂肪包裹征象,胃及十二指肠腔内容物增多,穿孔局部壁增厚,可见贯穿胃肠壁的强回声或无回声与腹腔沟通,透声较差的腹腔积液。而急性胆囊炎超声表现 为胆囊增大,胆囊壁增厚或水肿(呈“双边”征),胆囊腔内透声差,常见结石或絮状物沉积,胆囊周边伴低或无回声带。
(2)急性阑尾炎:急性阑尾炎超声表现为阑尾增粗,管腔内径增宽,壁肿胀增厚,周围脂肪回声增厚增强,蠕动减弱,若阑尾穿孔时正常层次结构消失,阑尾局部壁连续性中断,轮廓模糊,可形成周围脓肿,周围脂肪组织明显增厚增强,此时可能会出现少许腹腔积液,不会出现胃及十二指肠壁增厚、胃周脂肪回声增强。
(3)急性肠梗阻:上消化道穿孔后胃腔内容物外漏至腹腔内引起肠蠕动减慢、肠 麻痹,肠管及大网膜上出现大量脓苔附着而粘连,进而出现肠梗阻,此时易直接漏诊为肠梗阻而忽视上消化道穿孔。
综上所述,超声快捷、简便,根据消化道穿孔的直接征象和间接征象精准定位穿孔部位,为临床精准施治提供重要的影像学依据,尤其是当没有游离气体的消化道穿孔时,超声可弥补X线及CT的不足,避免误诊、漏诊,因此超声对消化道穿孔的诊断和鉴别诊断具有重要的意义。
参考文献:
1.赵威武,孙厚坦,李秦,等. 上消化道穿孔的超声诊断及漏诊误诊原因分析[J]. 西北国防医学杂志, 2017, 38(12): 788-791.
2.代义壮,钱玮. 上消化道穿孔误诊X线隔下无游离气体46例分析[J]. 中国误诊学杂志, 2003, 3(7): 973-973.
3.陈晓梅.彩色多普勒超声诊断消化道穿孔的影像研究进展[J]. 实用医学影像杂志, 2019, 20(3): 287-289.
4.张勇刚,郑举艳,王金凤,等. 无膈下游离气体中上消化道穿孔的CT诊断价值[J]. 内蒙古中医药, 2014, 33(20): 104.
5.刘锋. B超对上消化道穿孔的超声评价[J]. 安徽卫生职业技术学院学报, 2006, 5(3): 38-39.
编辑:胡紫玥
责任编辑:卢漫 李媛